Villa Mafalda
Aree Contenuti
UTENTE
Strumenti e info
Gestisci da qui il tuo account e le prerogative come utente.
Ipoglicemia, aggiorniamo i numeri
29
Lug
2017
Differenze nella definizione di un'ipoglicemia possono creare incertezza nella pratica clinica e diminuire la precisione della ricerca scientifica. Facciamo chiarezza sui parametri standard con l’aiuto delle ultime linee guida internazionali
In un interessante dibattito su Medscape su pochi ma importanti obiettivi, il medico di base e diabetologo Jay Shubrook e la sua assistente Joy Dugan hanno riconsiderato i parametri di riferimento che identificano un'ipoglicemia, basandosi sulle definizioni dell'ADA (American Diabetes Association) e dell'EASD (European Association for the Study of Diabetes), riferite alle indicazioni dell'International Hypoglycaemia Study. Riprendendo e presentando al pubblico le linee guida di queste importanti associazioni diabetologiche, nel loro botta e risposta i due relatori hanno inserito in discussione anche i sintomi riferiti nella loro esperienza medica quotidiana dai pazienti avuti in cura, contestualizzando ancor meglio il loro discorso sul problema dell'ipoglicemia.
Una definizione precisa dei valori di laboratorio è sempre utile a pazienti e medici, talvolta posti in incertezza dai parametri di riferimento variabili, riportati sui referti, su ciò che riguarda il limite inferiore della glicemia normale: usualmente si vedono indicati valori da 70 a 60 mg/dL, con altre oscillazioni verso il basso quando la macchina di laboratorio sia magari non perfettamente tarata secondo le direttive internazionali.
Vediamo quindi in che modo le principali associazioni diabetologiche ci aiutano a definire con precisione i diversi livelli di ipoglicemia.
Dal punto di vista clinico consideriamo quindi il limite inferiore di 70 mg/dL come valore di attenzione, una soglia che indica al paziente la necessità di intervenire in concreto per correggere il basso livello di zuccheri nel sangue. Normalmente, con la discesa progressiva a valori al di sotto di questo limite compaiono sintomi come instabilità, irritabilità, cambiamenti d'umore, un corteo di sensazioni e segni che spesso tende a ripetersi costantemente nello stesso paziente (gli anglosassoni utilizzano l'efficace neologismo hangry, fusione di hungry e angry, affamato e collerico). Con la discesa ulteriore verso un'ipoglicemia conclamata, in assenza di correzioni messe in atto dal paziente compaiono sintomi dovuti a deficit di glucosio a livello cerebrale, come confusione, cefalea, rallentamento dell'eloquio.
È interessante rilevare la variabilità dei sintomi riportati dai diversi pazienti a diversi livelli di soglia ipoglicemica iniziale. Accade infatti abbastanza spesso che i soggetti con diabete riferiscano di accorgersi dell'incombere dell'ipoglicemia tramite il ripresentarsi degli stessi sintomi d'allarme, già sperimentati dallo stesso paziente ma possibilmente diversi da persona a persona. Pur se importanti, questi segni clinici che il soggetto considera caratteristici della sua esperienza non sono però da considerare “oro colato” per auto-diagnosticarsi un basso livello di zuccheri, in quanto in ricerche sperimentalmente controllate si è provato che alcuni pazienti possono confondere i sintomi di ipoglicemia con quelli di iperglicemia: è bene quindi procedere sempre a una verifica della glicemia, tramite misurazione diretta, prima di assumere zucchero o magari far uso del glucagone.
Un caso ancor più problematico è quello dell'ipoglicemia inavvertita, che compromette nel soggetto la possibilità di intervenire precocemente per correggere lo stato ipoglicemico.
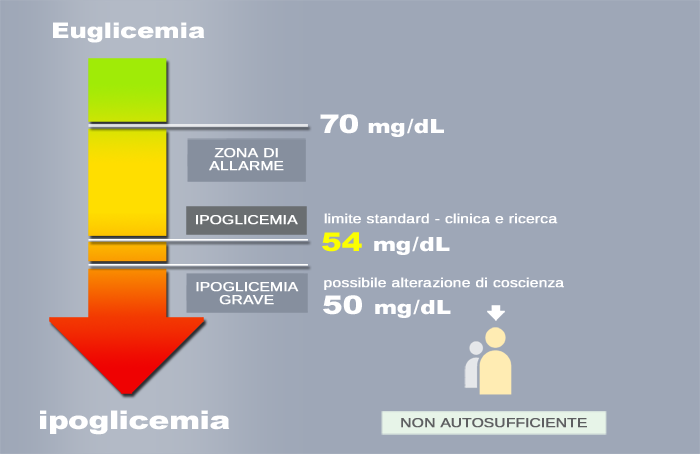
Fig.1 - Ipoglicemia 2017 - Schema basato sulle definizioni International Hypoglycaemia Study
Gli autori sottolineano invece che il problema dell'ipoglicemia inavvertita richiede sempre la necessità di una rivalutazione della terapia. Tale necessità può essere ancor più stringente in caso di attività abituali del paziente che possano mettere in pericolo anche altre persone, come la guida di veicoli con o senza passeggeri. L'attenzione del medico deve anche spostarsi su familiari o colleghi in contatto quotidiano con il soggetto in cura. Tali persone dovrebbero essere istruite sul riconoscimento dell'ipoglicemia e sull'uso di presidi idonei alla sua correzione, come le penne preriempite con glucagone.
Le nuove linee guida che aggiornano i valori di riferimento dell'ipoglicemia sono uno strumento utile. Come tutti gli strumenti, andranno probabilmente incontro a ulteriori affinamenti e ritocchi, aggiustamenti legati alla persistenza di un grosso dibattito internazionale sui valori da considerare come parametri di riferimento, un fenomeno peraltro frequente in medicina: si pensi ad esempio alle differenze tra Organizzazione Mondiale della Sanità e le varie associazioni diabetologiche americane ed europee nella definizione di laboratorio dell'intolleranza ai carboidrati o sullo screening del diabete gestazionale. Quando infine si raggiunge un accordo largamente condiviso, la standardizzazione in sé produce sempre un effetto positivo, uniformando la pratica clinica e favorendo il confronto tra ricerche effettuate in paesi che possono avere storie sanitarie molto diverse.
Una definizione precisa dei valori di laboratorio è sempre utile a pazienti e medici, talvolta posti in incertezza dai parametri di riferimento variabili, riportati sui referti, su ciò che riguarda il limite inferiore della glicemia normale: usualmente si vedono indicati valori da 70 a 60 mg/dL, con altre oscillazioni verso il basso quando la macchina di laboratorio sia magari non perfettamente tarata secondo le direttive internazionali.
Un valore standard per la ricerca clinica
Se questo alimenta dubbi sui limiti inferiori di una glicemia normale, il problema diventa ancora più sentito quando dobbiamo dare un valore preciso a un'ipoglicemia di grado più marcato, per diversi motivi. Infatti, oltre a improntare una maggior chiarezza all'interpretazione clinica dei referti e alla definizione dei programmi formativi per pazienti e medici, restringere il campo a pochi parametri ben definiti ci permette una maggiore uniformità nella valutazione dei dati che arrivano dalle attività clinica e di ricerca, fatto di importanza cruciale. Mettendoci ben d'accordo sui numeri di un'ipoglicemia possiamo ad esempio confrontare con maggior rigorosità scientifica l'efficacia e la sicurezza di terapie che poniamo in atto, a prescindere che si tratti di valutare una terapia insulinica iniettiva, sistemi di infusione, ipoglicemizzanti orali o misure educazionali.Vediamo quindi in che modo le principali associazioni diabetologiche ci aiutano a definire con precisione i diversi livelli di ipoglicemia.
Valore di “alert”, segnale giallo
La risposta controregolatrice
I limiti standard da prendere in considerazione sono tre: il primo delimita un fenomeno che emerge dalla fisiopatologia e si concretizza nell'insieme di risposte biochimiche e ormonali che l'organismo inizia a mettere in atto quando la glicemia scende al di sotto di 70 mg/dL. Potremmo definirlo come l'inizio dell'attivazione di un sistema di allarme seguito dalle prime reazioni operative di organi specifici (per maggiori dettagli, vedi Ipoglicemia 2016). Tale risposta, definita controregolatrice in quanto vede in azione meccanismi iperglicemizzanti che tendono a riportare verso l'alto i valori del glucosio ematico correggendo l'ipoglicemia lieve, si accompagna di solito a sintomi iniziali riconoscibili ma può anche non essere avvertita dal soggetto nelle sue fasi più precoci. Dal punto di vista clinico consideriamo quindi il limite inferiore di 70 mg/dL come valore di attenzione, una soglia che indica al paziente la necessità di intervenire in concreto per correggere il basso livello di zuccheri nel sangue. Normalmente, con la discesa progressiva a valori al di sotto di questo limite compaiono sintomi come instabilità, irritabilità, cambiamenti d'umore, un corteo di sensazioni e segni che spesso tende a ripetersi costantemente nello stesso paziente (gli anglosassoni utilizzano l'efficace neologismo hangry, fusione di hungry e angry, affamato e collerico). Con la discesa ulteriore verso un'ipoglicemia conclamata, in assenza di correzioni messe in atto dal paziente compaiono sintomi dovuti a deficit di glucosio a livello cerebrale, come confusione, cefalea, rallentamento dell'eloquio.
È interessante rilevare la variabilità dei sintomi riportati dai diversi pazienti a diversi livelli di soglia ipoglicemica iniziale. Accade infatti abbastanza spesso che i soggetti con diabete riferiscano di accorgersi dell'incombere dell'ipoglicemia tramite il ripresentarsi degli stessi sintomi d'allarme, già sperimentati dallo stesso paziente ma possibilmente diversi da persona a persona. Pur se importanti, questi segni clinici che il soggetto considera caratteristici della sua esperienza non sono però da considerare “oro colato” per auto-diagnosticarsi un basso livello di zuccheri, in quanto in ricerche sperimentalmente controllate si è provato che alcuni pazienti possono confondere i sintomi di ipoglicemia con quelli di iperglicemia: è bene quindi procedere sempre a una verifica della glicemia, tramite misurazione diretta, prima di assumere zucchero o magari far uso del glucagone.
Un caso ancor più problematico è quello dell'ipoglicemia inavvertita, che compromette nel soggetto la possibilità di intervenire precocemente per correggere lo stato ipoglicemico.
Valori limite, segnale rosso
Le soglia dei
54 mg/dL
Il secondo valore, che definisce il limite di un'ipoglicemia conclamata secondo le raccomandazioni dell'International Hypoglycaemia Study (IHS), è il limite inferiore di 54 mg/dL, da considerare come riferimento standard in clinica e nell'attività di ricerca. Al di sotto di questo valore si ha la comparsa di sintomi autonomici prima (sudorazione, tremori) e neuroglicopenici in seguito, generati dall'insufficiente apporto di glucosio ematico al cervello. Il quadro di ipoglicemia severa è definito dall'IHS tramite il terzo valore proposto nelle linee guida, una misurazione della glicemia risultata inferiore a 50 mg/dL e che può condizionare un'alterazione della coscienza tale da richiedere un'assistenza esterna al paziente per il ripristino della glicemia normale. Anche in quest'ambito è necessario non dimenticare la possibilità che pazienti con ipoglicemia grave possano non avere sintomi: i relatori, a tal proposito, citano dalla loro esperienza casi di soggetti con una glicemia di 40 mg/dL che dichiaravano di sentirsi bene. 54 mg/dL

Fig.1 - Ipoglicemia 2017 - Schema basato sulle definizioni International Hypoglycaemia Study
Quanto spesso è troppo?
Shubrock e Dugan, concludendo il dibattito, suggeriscono che due episodi al mese di ipoglicemia conclamata sono già troppi e richiedono una rivalutazione dello schema terapeutico, a meno che non sia possibile confermare un errore nella somministrazione di insulina o altri ipoglicemizzanti come le sulfoniluree o un'incongrua alimentazione rispetto alle dosi (ad esempio aver saltato un pasto in occasione della dose piena di insulina stabilita dallo schema usuale).Gli autori sottolineano invece che il problema dell'ipoglicemia inavvertita richiede sempre la necessità di una rivalutazione della terapia. Tale necessità può essere ancor più stringente in caso di attività abituali del paziente che possano mettere in pericolo anche altre persone, come la guida di veicoli con o senza passeggeri. L'attenzione del medico deve anche spostarsi su familiari o colleghi in contatto quotidiano con il soggetto in cura. Tali persone dovrebbero essere istruite sul riconoscimento dell'ipoglicemia e sull'uso di presidi idonei alla sua correzione, come le penne preriempite con glucagone.
Le nuove linee guida che aggiornano i valori di riferimento dell'ipoglicemia sono uno strumento utile. Come tutti gli strumenti, andranno probabilmente incontro a ulteriori affinamenti e ritocchi, aggiustamenti legati alla persistenza di un grosso dibattito internazionale sui valori da considerare come parametri di riferimento, un fenomeno peraltro frequente in medicina: si pensi ad esempio alle differenze tra Organizzazione Mondiale della Sanità e le varie associazioni diabetologiche americane ed europee nella definizione di laboratorio dell'intolleranza ai carboidrati o sullo screening del diabete gestazionale. Quando infine si raggiunge un accordo largamente condiviso, la standardizzazione in sé produce sempre un effetto positivo, uniformando la pratica clinica e favorendo il confronto tra ricerche effettuate in paesi che possono avere storie sanitarie molto diverse.
FONTI BIBLIOGRAFICHE
2. American Diabetes Association. Glycemic targets. Diabetes Care. 2017;40(Suppl 1):S48S56.
RISORSE IMMAGINE
Fig. 1 - Ipoglicemia 2017 - Schema - Filippo Tomassetti ArduaNet Graphics
FTEGDM





